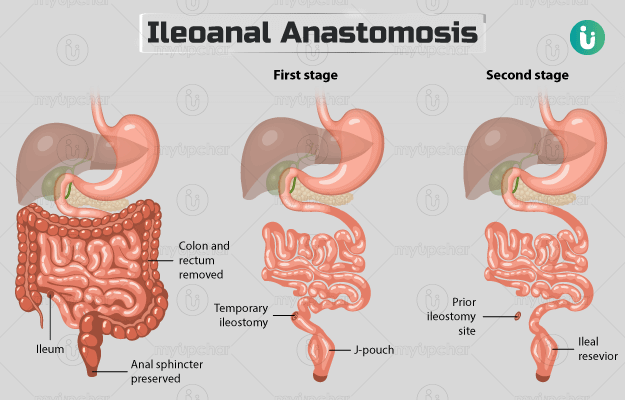
इलियल-पाउच एनल एनास्टोमोसिस जिसे जे-पाउच सर्जरी भी कहते हैं। अल्सरेटिव कोलाइटिस और एडिनोमेटस पॉलिपोसिस जैसी स्थितियों के इलाज के लिए इस सर्जरी की सलाह दी जाती है। सर्जरी के दौरान बड़ी आंत और मलाशय को निकाला जाता है और छोटी आंत के आखिरी हिस्से को गुदा से जोड़ा जाता है। जब तक आंत पूरी तरह से ठीक नहीं हो जाती, तब तक के लिए अस्थायी रूप से इलिओस्टोमी बनाई जाती है।
इस प्रक्रिया में दो से चार घंटे लग सकते हैं और यह ओपन या लैप्रोस्कोपी तरीके से की जा सकती है। सर्जरी के बाद तीन से सात दिन तक अस्पताल में रूकना पड़ सकता है। घर पहुंचने के बाद जब तक घाव ठीक नहीं हो जाता, तब तक मसालेदार और फाइबर वाली चीजें न खाएं।
डॉक्टर रिकवरी के दौरान भारी वजन उठाने के लिए मना सकते हैं लेकिन आप हल्की एक्सरसाइज कर सकते हैं।
डिस्चार्ज के एक से दो हफ्ते बाद फॉलो-अप के लिए जाना होता है लेकिन अगर बुखार और दर्द जैसे लक्षण महसूस हो रहे हैं तो डॉक्टर को बताना चाहिए।
(और पढ़ें - एपिफिसिओडेसिस)