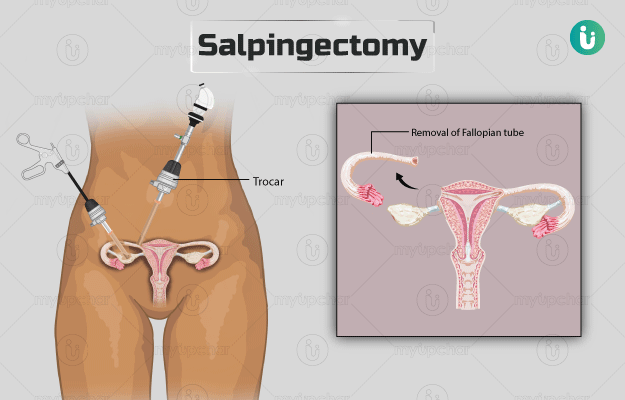
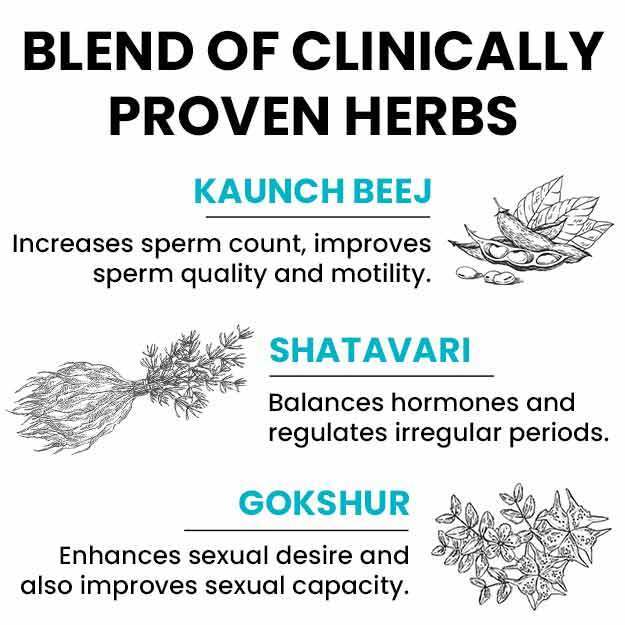
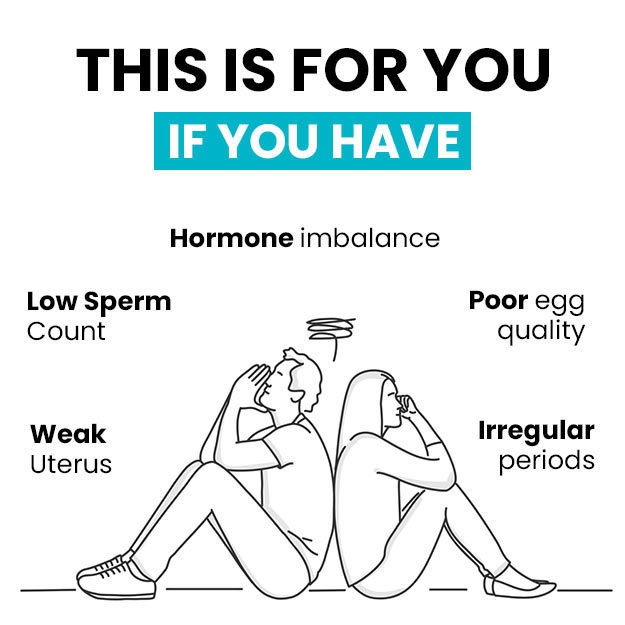
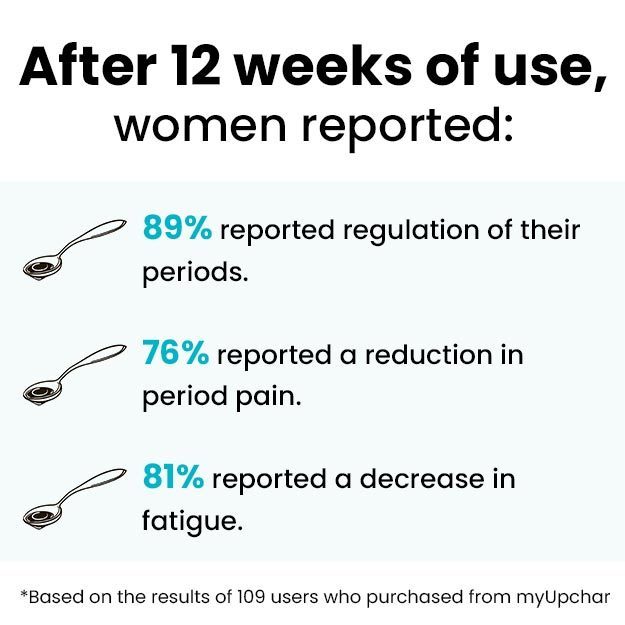
अंडाशय से गर्भाशय तक अंडे को पहुंचाने का काम फैलोपियन ट्यूब्स करती हैं। किसी असामानता, सर्जरी या एक्टोपिक प्रेगनेंसी की वजह से किसी एक फैलोपियन ट्यूब को नुकसान पहुंच सकता है लेकिन इस स्थिति में भी दूसरी ट्यूब से गर्भधारण संभव है। महिलाओं के शरीर में दो फैलोपियन ट्यूब होती हैं।
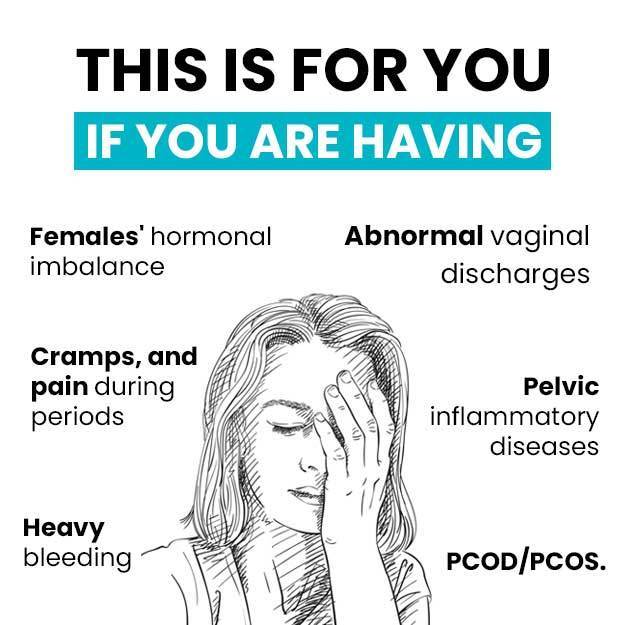
फैलोपियन ट्यूब में कोई रुकावट आने या इनमें कैंसर की आशंका होने या अंडाशय कैंसर या एक्टोपिक प्रेगनेंसी की स्थिति में एक या दोनों फैलोपियन ट्यूब को निकालने के लिए जो सर्जरी की जाती है, उसे सैलपिंजेक्टोकमी सर्जरी कहते हैं।